認知症は、高齢の方だけの病気ではなく、65歳未満の中年期に発症する場合もあり、「若年性認知症(じゃくねんせいにんちしょう)」と呼ばれています。糖尿病や脳卒中、高血圧、肥満、脂質異常症といった生活習慣病が発症リスクを高めると言われているため、日頃から食事や運動に気を付け、太らないようメタボ対策を行いましょう。
認知症
dementia
認知症
認知症とは、老化だけでなく、脳の病気や障害により、認知機能の低下を引き起こし日常生活や社会生活に支障をきたした状態をさします。認知症の原因には、放置していると徐々に症状が悪化してしまう病気も多く、早期発見・早期治療が非常に重要です。「記憶があやふやになる」「今までできたことができなくなった」など、物忘れの症状が現れた時には早期に受診して詳しい検査を受けましょう。
認知症とは
認知症とは、脳の神経細胞の働きが失われ、記憶力や判断力が低下して、日常生活や社会生活に支障をきたす状態を言います。誰でも年齢が上がると脳の認知機能は緩やかに低下しますが、認知症はこのような加齢による生理的な「物忘れ」だけではなく、脳に起こる何らかの病気や障害によって脳の神経細胞が壊れ、認知機能の低下を生じるのが特徴です。
認知症は中年以降、年齢が上がるにつれて発症率が増加します。現在、世界には5,500万人以上の認知症患者がいると言われており、人口の高齢化が進む日本でも、近年、患者数が急激に増加しています。国内の認知症の有病者数は、2012年時点で推定462万人(65歳以上の15%、約7人に1人)でしたが、その後も増加が続いており、2025年には700万人(65歳以上の20%、約5人に1人)に達すると予想されています。*1
*1厚生労働省 「日本における認知症の高齢者人口の将来推計に関する研究」
認知症の一部には治療可能な病気もありますが、多くは根本的な治療法がなく、進行を止めることは難しく、進行を遅らせる治療が主体となります。当院では、患者さんやご家族が、病気と上手く付き合い、社会の中で自分らしい生活を続けることができるよう、地域の行政、医療機関、介護サービスなどと連携し、総合的にサポートすることを目標に診療しています。ぜひ、お気軽にご相談ください。
認知症初期に多く見られる症状
以下は認知症の初期に多く見られる症状です。当てはまる項目がある場合には、認知機能の低下を疑い、早期に受診されることをおすすめします。
- 何度も同じことを言ったり、聞いたりする
- 約束した日時や時間を間違える
- 忘れ物や探し物が増える
- いつも通っている道で迷う
- 落ち着きがなく、頑固で怒りっぽくなる
- 計算や単純な作業に時間がかかる
- 身だしなみに気を使わなくなる(同じ服ばかり着る、季節外れの服を着るなど)
- 今までできていた作業で失敗が増える (料理を焦がすなど)
認知症の原因と種類
認知症は、何らかの原因で脳の神経がダメージを受けることで発症します。
複雑な構造を持つ脳は、感覚を司る部分、運動を司る部分、記憶を司る部分など、部分ごとにそれぞれ役割があり、障害を受ける部位により、いろいろなタイプの認知症があります。
脳の神経細胞の変性によって起こる「アルツハイマー型認知症病」「レビー小体型認知症」「前頭側頭型認知症」のほか、脳の血管の損傷が原因で起こる「血管性認知症」の発症が多くなっており、これら「4大認知症」と呼ばれる疾患が、認知症全体の9割を占めています。
アルツハイマー型認知症
脳の神経細胞が徐々に失われる「中枢神経変性疾患」の1つで、発症数が最も多く、認知症全体の6割を占めています。「アミロイドβ」や「リン酸タウ」と呼ばれる特殊なたんぱく質が脳に蓄積して発症するもので、脳全体が萎縮し、物忘れ(記憶障害)や以前できたことが徐々にできなくなるといった症状が現れます。また、「失語(音として聞こえているものの、話が分かりにくい、ものの名前が分からないなど)」や「失認(視力は保たれているものの、目で見た情報を形として把握することが難しい)」「失行(手足は問題なく動くが、今まで行っていた動作ができなくなる)」などの症状が出ることもあります。
レビー小体型認知症
「中枢神経変性疾患」の1つであり、「α-シヌクレイン」などの特殊なたんぱく質が脳に蓄積して起こります。1日の中でも認知機能障害(物忘れ)の程度が変動するのが特徴です。
初期は軽度な場合が多いですが、「幻視(実際にはないものが見える)」「パーキンソン病の症状(手足が震える、表情が硬い、動作が減る・ぎこちないなど)」「レム睡眠行動異常(睡眠中、夢を見て大声を上げる・暴れるなど)」などの症状を伴うことがあります。また、レビー小体型認知症では、中枢神経系だけでなく、末梢神経系にも「α-シヌクレイン」などの特殊なたんぱく質が蓄積し、「たちくらみ」「めまい」「発汗異常」「便秘」などの症状を伴うことがあります。
前頭側頭型認知症
「中枢神経変性疾患」の1つであり、高齢者よりも40~60歳代の中高年に多く発症します。
原因となるたんぱく質の種類はさまざまですが、前頭葉と側頭葉を中心に脳の神経細胞が減少するのが特徴で、「同じ行動パターンを繰り返す」「周囲の刺激に過剰に反応する」といった「行動障害型」と、言葉の障害が目立つ「言語障害型」があります。物忘れ症状は比較的軽度ですが、「他人への配慮ができなくなる」「周囲の状況に関わらず自分が思った通り行動してしまう」といった性格変化や行動異常が見られることもあり、精神疾患と間違われることもあります。
血管性認知症
脳梗塞や脳出血、脳動脈硬化などの「脳血管障害」をきっかけに発症する認知症です。
脳の血管が障害されて脳神経の細胞に栄養や酸素が届かなくなり、障害を受けた部分の神経細胞や神経のネットワークが壊れることで発症します。突然発症するものと、緩やかに発症するものがあり、物忘れ(記憶障害)や言語障害、運動・感覚障害(まひ)、情動失禁など、障害が起きた場所によって症状が異なります。
その他
認知症は、上記の4つ以外にも以下のような病気で起こるものがあります。
これらの病気は早期に原因を特定し、適切な治療を行うことで治る可能性があるため、詳しい検査で正確な診断を行うことが重要になります。
- 内分泌疾患(甲状腺機能低下症など)
- 感染症(脳炎や神経梅毒)
- 外傷性疾患(慢性硬膜下出血、脳挫傷)
- 髄液循環障害(正常圧水頭症)
- 腫瘍(原発性脳腫瘍、転移性脳腫瘍)
- 中毒(アルコール依存、薬物依存)
- 栄養障害(ビタミン欠乏症)
認知症の症状
認知症の症状には、認知機能の低下によって起こる「中核症状」と、行動や性格に変化を生じる「行動・心理症状(BPSD)*2」があり、病気の進行とともに悪化します。
*2 Behavioral and Psychological Symptoms of Dementia の略
中核症状の種類
- 記憶障害(物忘れ)
少し前の出来事を思い出せなくなるなど、いわゆる物忘れ症状が現れます。認知症に伴う物忘れは、体験の一部を忘れる加齢による生理的な物忘れとは異なり、体験した記憶(エピソード記憶)そのものを忘れてしまうのが特徴です。進行すると物忘れをしている自覚も無くなり、日常生活や社会生活に大きな支障をきたすようになります。
≪参考≫加齢による生理的な物忘れと認知症による物忘れの違い
- 加齢による生理的な物忘れ → 朝食で食べたものを一部忘れてしまう
- 認知症による物忘れ → 朝食を食べたこと自体を覚えていない
- 見当識障害
「日付や曜日が分からなくなる」「出来事の前後関係が分からなくなる」「慣れた道で迷う」など、時間や場所、人など周囲の状況を正確に認識することが難しくなります。
- 複雑性注意
外からの複数の刺激に対し、注意力を維持したり、正しい選択をしたりすることが難しくなります。
「テレビを見ながら会話ができない」「運転ミスが増える」など、これまで当たり前に行っていた作業に時間がかかり、間違えることが増えます。
- 遂行機能障害
仕事や家事、趣味などの段取りが悪くなり、時間がかかるようになります。計画を立てて、効率的に実行することが難しくなります。
- 言語障害
言葉を正しく理解したり、頭の中にあることを正しく表現することが難しくなります。
- 知覚-運動の障害(失認・失行)
正しく知覚したり、道具を適切に使用する能力が失われ、以前から行っていた活動が難しくなります。
- 社会的認知障害
社会性や協調性が失われ、人の気持ちに共感したり、配慮したりすることが難しくなります。目つきや顔つき、表情などから相手の気持ちを読み取ることができなくなります。
行動・心理症状(BPSD)の種類
記憶障害や見当識障害などが起こるようになると、性格や生活環境、人間関係などの要因が絡み合い、不安や幻覚、妄想、うつ症状、不穏、興奮、暴言、暴力、徘徊など、日常生活の中で行動上の問題や精神症状を生じるようになります。
≪BPSD症状の一例≫
- 1人になることを怖がる、寂しがる(不安)
- 憂鬱でふさぎこみ、何をするのも億劫がる、周りの事に興味を示さなくなる(うつ症状)
- イライラして怒りっぽくなり、大声を出したり暴れたりする(暴言、暴力)
- 誰もいないのに、誰かがいると主張する(幻視)
- 自分のものを誰かに盗られたと思い込む(もの盗られ妄想)
- 外出した理由を忘れてしまい、家に帰れなくなる(徘徊) など
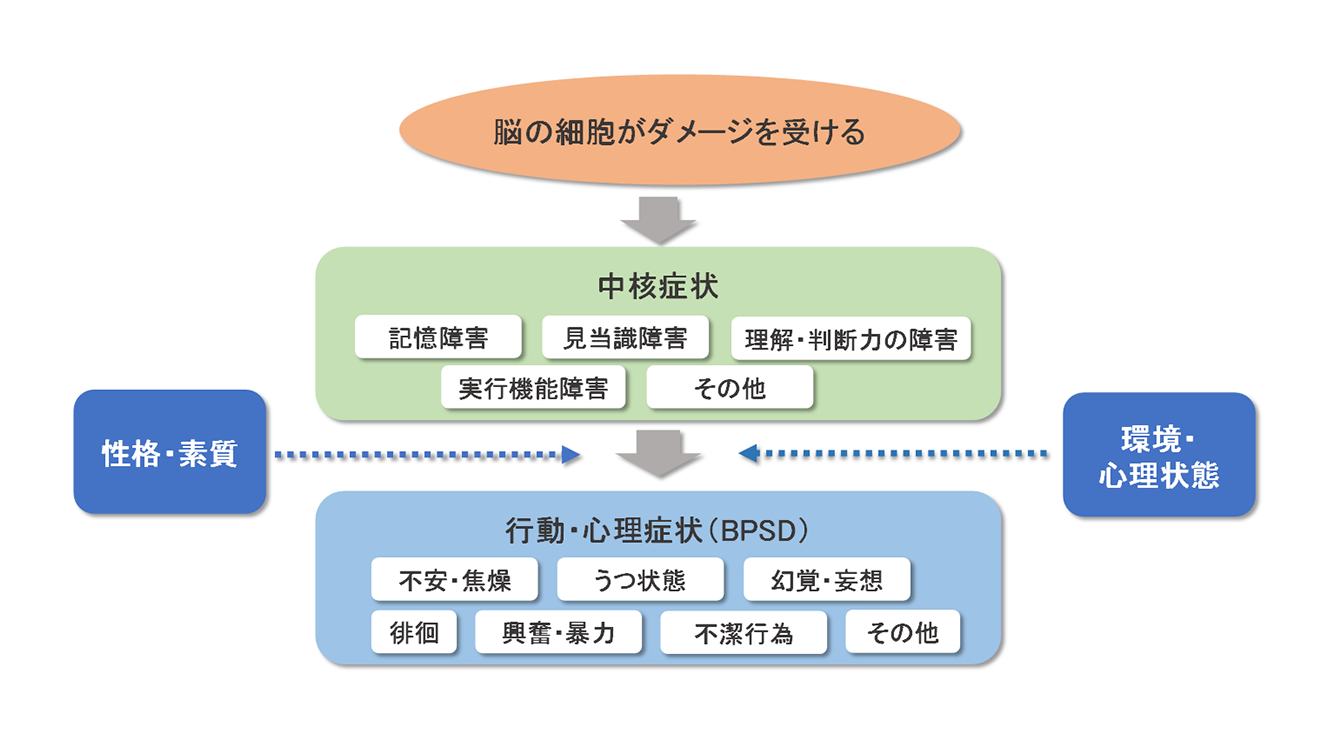
(図)認知症の症状
認知症の検査と診断
認知症の検査では、物忘れをはじめとした認知機能の程度(重症度)を調べるとともに、認知機能が低下した原因を正確に突き止めることが重要になるため、以下のような検査を行います。
- 面談・診察
患者さんご本人から、現在の症状やお身体の状態を伺い、診察いたします。また、物忘れなど認知機能の低下は、ご本人に自覚がない場合も多いため、患者さんをよく知るご家族などからも普段の様子や経過などを伺います。
- 神経心理学的検査
物忘れはじめ認知機能の低下の程度を調べる検査です。
質問表を使用し、面談形式で質問にお答えいただく他、文章や図形を描く検査などを行い、記憶や見当識、遂行機能などの脳の機能を評価します。当院では、改訂長谷川式簡易知能評価スケール(HDS-R)やミニメンタルステート検査(MMSE)などの簡易検査のほか、Alzheimer’s Disease Assessment Scale(ADAS)など、さらに詳しい検査も行っています。
- 身体検査
認知機能の低下をまねく疾患は数多くあるため、血液検査や、必要に応じて心電図検査、X線検査などの身体検査で鑑別診断を行います。今後、どのように治療を進めていくかを決定する上で、身体全体の状態を把握することは非常に大切です。
- 脳画像検査
当院ではマルチスライスCTを導入しており、脳の萎縮や脳梗塞、脳出血など、脳に異常がないかを調べるために受診当日に頭部CT検査が実施できます。また、必要に応じて、MRI検査、脳の機能を調べるための脳血流シンチ(SPECT)、アミロイドβの蓄積を調べるアミロイドPET検査などを行います。
※MRI検査や、SPECT検査、アミロイドPET検査などの精密検査を行う場合、地域の連携医療機関をご紹介いたします。
認知症の治療について
認知症の治療は原因となる疾患によって異なります。
内分泌疾患や感染症による認知症、さらに慢性硬膜下血腫や正常圧水頭症といった一部の認知症は、原因を正確に見極め、適切な治療を行うことで改善することもあります。しかし、アルツハイマー型認知症を始めとする中枢神経の変性を伴うものや血管性の認知症の場合、完全に進行を止めることは難しく、症状の進行を遅らせることが主な目的になります。
- アルツハイマー型認知症の場合、病気の進行を遅らせる治療薬のほか、精神症状(不安、焦り、怒り、興奮、妄想など)がある場合には、症状に応じて治療を行います。
- レビー小体型認知症の場合、病気の進行を遅らせる治療薬のほか、パーキンソン症状、幻視、レム睡眠行動異常、便秘、立ちくらみなど、症状に合わせたお薬の処方や生活指導を行います。
- 前頭側頭型認知症は、現時点で有効な治療法が確立していませんが、性格変化や行動異常などの特徴的な症状がある場合、対症療法として向精神薬などの処方を行います。
- 血管性認知症は、脳血管障害が再発すると症状がさらに悪化するため、発症リスクが高い高血圧や糖尿病、心疾患などの病気をコントロールし、脳血管障害の再発を予防します。
認知症の予防について
アルツハイマー病や血管性などの認知症は、生活習慣病*4が発症のリスクを高めることが分かっています。全ての認知症を完全に予防することは難しいですが、日頃から健康的な生活を心がけ、生活習慣病にならないようにすることが認知症の予防にも役立つと考えられています。
*4糖尿病や高血圧、肥満(メタボリックシンドローム)、脳卒中、脂質異常症など、食事や運動、喫煙、飲酒などの生活習慣によって起こる病気の総称。
≪認知症予防に効果的な生活習慣≫
- 適度な運動で身体を動かし、活動的な生活をする
- 知的好奇心を持ち、楽しく脳を使うトレーニングをする(パズル、ゲームなど)
- 塩分を控え、バランスの良い食生活を心がける
- たばこを吸わない
- 過度な飲酒を控える
- 適正な体重を保つ
- 十分な睡眠を摂る
- ストレスを溜めない
よくある質問
日常生活に支障をきたさない軽度の物忘れは、「軽度認知障害(MCI)」の可能性があります。軽度認知症は、「認知症予備軍」と言われ、完全な認知症には至っていないものの、放っておくといずれ認知症に進行する確率が高いため、早期の対策が必要です。MCIは、初期の段階で適切な予防対策を行うことができれば、認知機能が健常に戻ったり、認知症の発症を遅らせたりすることが可能です。当院は、MCIの早期発見や早期治療、予防対策にも積極的に取り組んでおりますので、症状が進行する前にご相談ください。
認知力の低下に気付いた時、患者さんは混乱し、大きな戸惑いや不安を感じています。
むやみに否定したり、急かしたりせず、ご本人の気持ちを受け止め、自尊心を傷つけないよう、さりげなく様子を見守ることが大切です。また、患者さんの言葉に耳を傾け、目線を合わせて優しい口調で声掛けをするなど、できるだけ余裕を持って接することを心がけましょう。
徐々に症状が進行していく患者さんを見守ることは、ご家族にとっても非常につらいものです。
当院では、患者さんはもちろん、ご家族のお気持ちも大切にしたいと考えており、病気のことから社会保障制度の利用まで、「ここに来ればなんとかなる」と思っていただけるよう、包括的なサポートを心がけています。分からないこと、不安なことがある時は、お気軽にご相談ください。
院長からのひと言
認知症は、認知症になる前に気づき、予防することが大切です。認知症の兆候は、自身で気が付くこともあれば、ご家族が生活の中で気が付くこともあります。特に、軽微な変化は詳細な認知機能の検査を行わないと分からない事も多いです。軽い物忘れや生活での変化、両親が認知症で自分も認知症にならないか心配など、認知症が心配な際はお気軽にご相談ください。また、当院では名古屋市の物忘れ検診(対象:認知症と診断されていない方、名古屋市在住の方、65歳以上の方)を年1回無料で受けられます。名古屋市の物忘れ検診の結果、精密検査が必要と判定された場合、当院は精密検査実施医療機関に認定されておりますので、更に精密に検査を行うことも可能です。ご希望の方はお電話でご予約下さい。
ご予約はこちら
Reservation
- 診療時間
- 9:00〜13:00 / 16:00〜19:00
- 休診日
- 水曜午後・土曜午後・日曜・祝日





